Ce guide de l’OSCE sur l’examen de la hernie donne un aperçu de la façon d’examiner une hernie dans l’aine.
Introduction
Lavez-vous les mains et enfilez l’EPI si nécessaire.
Présentez-vous au patient en indiquant votre nom et votre rôle.
Confirmez le nom et la date de naissance du patient.,
Expliquez brièvement ce que l’examen impliquera en utilisant un langage adapté aux patients: « Aujourd’hui, je dois effectuer un examen de la grosseur qui vous préoccupe, ce qui impliquera que j’ai une apparence et une sensation de la grosseur. Cela ne devrait pas être douloureux, cependant, cela pourrait être un peu inconfortable. Si à un moment donné vous avez mal ou si vous souhaitez que j’arrête, faites-le moi savoir. Pour cet examen, j’aurai besoin que vous enleviez votre pantalon et vos sous-vêtements pour me permettre d’évaluer la grosseur. Si vous vous sentez mal à l’aise à tout moment, faites-le moi savoir et nous pouvons arrêter l’examen.,”
obtenir le consentement pour procéder à l’examen.
Expliquez la nécessité d’un chaperon: « Un des membres du personnel de la salle sera présent tout au long de l’examen, agissant comme chaperon, est-ce que ce serait ok?”
Ajuster la tête du lit à un angle de 45° et demander au patient de s’allonger sur le lit.
Exposer adéquatement l’abdomen et la région inguinale du patient pour l’examen. Offrir une feuille pour permettre l’exposition uniquement lorsque cela est nécessaire.
Demandez au patient s’il souffre avant de procéder à l’examen clinique.,
Inspection générale
Signes cliniques
Inspectez le patient du bout du lit au repos, à la recherche de signes cliniques suggérant une pathologie sous-jacente:
- Douleur: si le patient semble mal à l’aise, demandez où est la douleur et s’il est toujours heureux que vous l’examiniez.
- Cicatrices évidentes: celles-ci peuvent fournir des indices concernant une chirurgie abdominale antérieure et être étroitement associées à une hernie incisionnelle.
- Distension abdominale: peut indiquer une occlusion intestinale sous-jacente secondaire à une hernie incarcérée.,
- Pâleur: couleur pâle de la peau pouvant suggérer une anémie sous-jacente (ex.: saignement gastro-intestinal, malignité).
- Cachexie: perte musculaire continue qui n’est pas entièrement inversée avec la supplémentation nutritionnelle. La cachexie est généralement associée à une malignité sous-jacente (par exemple, cancer du pancréas/de l’intestin/de l’estomac) et à une insuffisance hépatique avancée.
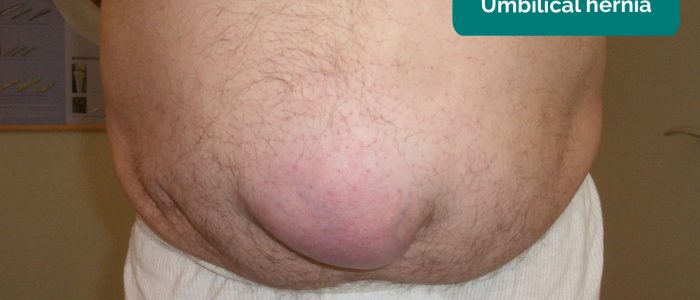
- Hernies: peuvent être visibles de l’extrémité du lit (par exemple hernie ombilicale/incisionnelle). Demander au patient de tousser provoquera généralement des hernies plus prononcées.,
Objets et équipement
Recherchez les objets ou l’équipement sur ou autour du patient qui peuvent fournir des informations utiles sur leurs antécédents médicaux et leur état clinique actuel:
- Sac(s) de stomie: notez l’emplacement du sac(s) de stomie car cela peut fournir des indices sur le type de stomie (par exemple, les colostomies sont généralement situées dans la fosse iliaque gauche, alors que les iléostomies sont généralement situées dans la fosse iliaque droite). Les hernies parastomales sont une complication fréquente de la formation de la stomie.,
- Drains chirurgicaux: notez l’emplacement du drain et le type/volume du contenu dans le drain (p. ex. sang, chyle, pus).
- Aides à la mobilité: des éléments tels que les fauteuils roulants et les aides à la marche donnent une indication de l’état de mobilité actuel du patient.
Différencier une hernie des autres types de masses
Commencez par évaluer la masse de l’aine pour déterminer s’il s’agit d’une hernie ou d’un autre type de pathologie (p. ex. masse testiculaire, lipome, abcès, ganglion lymphatique).,
Vous devez toujours évaluer les deux côtés de l’aine lors de l’évaluation des hernies pour éviter la pathologie manquante.,
Les hernies de l’aine présentent généralement les caractéristiques cliniques suivantes:
- Masse unique dans la région inguinale
- Impulsion de toux positive (à moins d’être incarcéré)
- Doux à la palpation
- Réductible (à moins d’être incarcéré)
- Incapable de dépasser la masse pendant la palpation
- Indolore (à moins en cas d’incarcération)
Si l’une des caractéristiques cliniques suivantes est présente, vous devriez envisager un autre diagnostic:
- Grumeaux multiples (p. ex., lymphadénopathie)
- Consistance dure ou nodulaire (par exemple malignité)
- Capable de dépasser la masse lors de la palpation (par exemple masse scrotale)
- Transillumination (hydrocoèle)
- Bruit à l’auscultation (par exemple malformation artérioveineuse)
Sous-types de hernie différenciants
Position de la hernie
Évaluer la relation anatomique de la hernie par rapport au tubercule pubien:
- Les hernies inguinales sont généralement situées au-dessus et médiales du tubercule pubien.,
- Les hernies fémorales sont généralement situées en dessous et latéralement du tubercule pubien.
Réductibilité
Une hernie réductible est une hernie qui peut être aplatie avec des changements de position (par exemple couché en décubitus dorsal) ou l’application d’une pression.
Pour évaluer la reducibility d’une hernie:
1. Demandez au patient de s’allonger en décubitus dorsal et observez la preuve d’une réduction spontanée.
2. Si la hernie est toujours présente, essayez de la réduire manuellement à l’aide de vos doigts.
La hernie peut réapparaître si le patient se lève, tousse ou si l’application de pression est supprimée.,
Une hernie tendre et irréductible peut être étranglée et nécessite un examen chirurgical urgent.
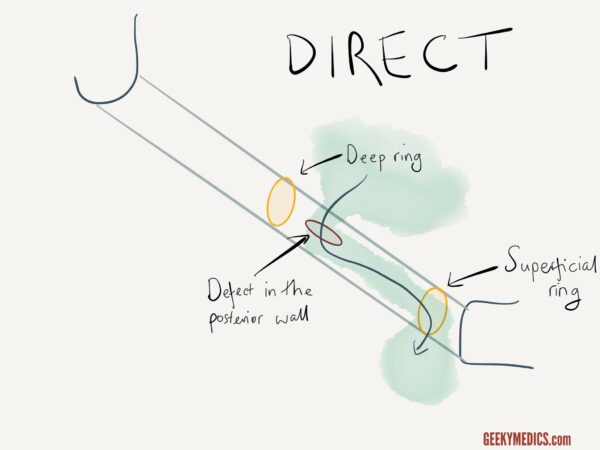
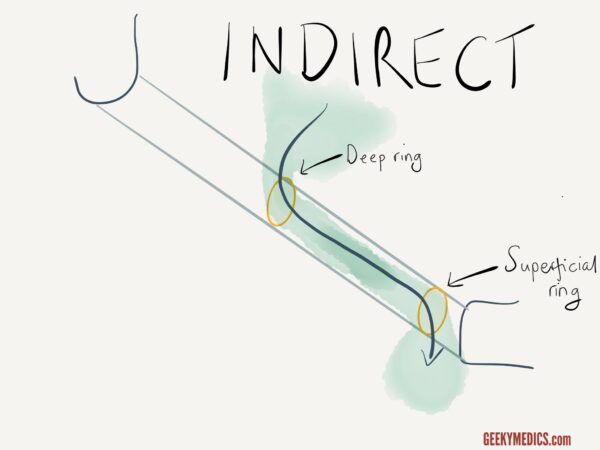
Hernies inguinales directes ou indirectes
Si vous pensez qu’une hernie est d’origine inguinale (c’est-à-dire qu’elle est située au-dessus et médiale du tubercule pubien), vous devriez alors essayer de déterminer si elle est directe ou indirecte.
Pour différencier les hernies inguinales directes et indirectes:
1. Localisez l’anneau inguinal profond (à mi-chemin entre la colonne vertébrale iliaque supérieure antérieure et le tubercule pubien).
2., Réduisez manuellement la hernie du patient en la comprimant vers l’anneau inguinal profond en commençant par l’aspect inférieur de la hernie.
3. Une fois la hernie réduite, appliquez une pression sur l’anneau inguinal profond et demandez au patient de tousser.
l’Interprétation
Si une hernie réapparaisse, il est plus susceptible d’être une hernie inguinale, alors que, si elle n’est pas, il est plus susceptible d’être indirectement une hernie inguinale.,
Dans ce dernier cas, relâchez la pression de l’anneau inguinal profond et observez la réapparition de la hernie (soutenant davantage le diagnostic d’une hernie inguinale indirecte).
Il convient de noter que ce test clinique n’est pas fiable et qu’une imagerie supplémentaire (p. ex. échographie) serait nécessaire avant toute décision de gestion.,
sous-types de Hernie
Une prise de conscience des différents sous-types de hernie leurs caractéristiques cliniques est essentielle lors de l’exécution d’une hernie de l’examen. Nous avons résumé quelques points importants ci-dessous de notre article sur la vue d’ensemble de la hernie.,
Hernies inguinales
Une hernie inguinale est une saillie, ou un mouvement du contenu abdominal, de l’intérieur de la cavité abdominale. Ce tissu fait alors saillie, ou émerge, au point de sortie, l’anneau inguinal superficiel.
Emplacement: les hernies inguinales se trouvent le plus souvent superomédiales au tubercule pubien.
Hernies fémorales
Les hernies fémorales se produisent juste en dessous du ligament inguinal lorsque le contenu abdominal traverse une faiblesse naturelle de la paroi abdominale appelée canal fémoral.,
Il est important de noter que le canal fémoral est étroit et est bordé en dedans par le bord tranchant du ligament lacunaire. Par conséquent, les hernies fémorales sont plus à risque d’étranglement et d’obstruction.
Emplacement: les hernies fémorales sont généralement inférolatérales au tubercule pubien et médiales au pouls fémoral.
Hernie ombilicale
Les hernies ombilicales, comme leur nom l’indique, se produisent sur le site de l’ombilic et sont courantes. Ils peuvent être importants mais présentent généralement un faible risque de strangulation.,
Emplacement: région ombilicale
Hernie incisionnelle
Les hernies incisionnelles se produisent aux sites des opérations précédentes où l’intégrité des tissus a été compromise.
Localisation: éventrations présente comme un renflement ou une saillie à ou près de l’emplacement d’un incision.,
-
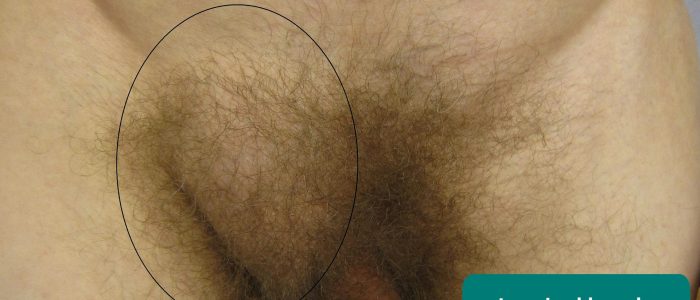 Inguinal hernia 1
Inguinal hernia 1
Scrotal examination
Inguinal hernias can extend into the scrotum., Si un gonflement testiculaire est noté ou s’il y a suspicion d’une hernie inguinale, la palpation du scrotum doit être effectuée avec le consentement du patient.
Lors de la palpation d’une hernie inguinale dans le scrotum, vous ne pourrez pas dépasser la masse.
Consultez notre guide d’examen testiculaire pour plus de détails.
Pour terminer l’examen…
Expliquer au patient que l’examen est maintenant terminé.
Remerciez le patient pour son temps.
Jetez l’EPI de manière appropriée et lavez-vous les mains.
Résumez vos résultats.,
Exemple de résumé
« Aujourd’hui, j’ai examiné Mme Smith, une femme de 64 ans. Lors de l’inspection générale, le patient semblait à l’aise au repos, sans signe de distension abdominale ou d’inconfort. Il n’y avait aucun objet ou équipement médical autour du lit pertinent. »
» Une inspection plus approfondie a révélé une masse visible dans l’aine gauche au-dessus et médiale jusqu’au tubercule pubien. Il était non tendre, d’environ 2 cm de diamètre, de consistance molle et réductible. Il y avait une impulsion de toux positive et la hernie a récidivé malgré la pression sur l’anneau inguinal profond., Il n’y avait pas d’extension du scrotum et aucune lymphadénopathie associée. »
» Le diagnostic le plus probable basé sur mes résultats cliniques est une hernie inguinale directe. »
» Par souci d’exhaustivité, j’aimerais procéder aux évaluations et enquêtes suivantes.”
Autres évaluations et investigations
- Examen testiculaire (si ce n’est pas déjà fait)
- Examen abdominal
- Évaluation des ganglions lymphatiques inguinaux (si ce n’est pas déjà fait)
- Imagerie supplémentaire (p. ex. échographie/tomodensitométrie)