Dieser OSZE-Leitfaden zur Hernienuntersuchung bietet einen Überblick über die Untersuchung einer Hernie in der Leistengegend.
Einleitung
Hände waschen und ggf.
Stellen Sie sich dem Patienten vor, einschließlich Ihres Namens und Ihrer Rolle.
Bestätigen Sie den Namen und das Geburtsdatum des Patienten.,
Erklären Sie kurz, was die Untersuchung mit patientenfreundlicher Sprache beinhaltet: „Heute muss ich eine Untersuchung des Klumpens durchführen, über den Sie sich Sorgen machen, was bedeutet, dass ich den Klumpen anschaue und fühle. Es sollte nicht schmerzhaft sein, aber es könnte ein wenig unangenehm sein. Wenn Sie irgendwann Schmerzen haben oder möchten, dass ich aufhöre, lassen Sie es mich einfach wissen. Für diese Untersuchung brauche ich Sie, um Ihre Hose und Unterwäsche auszuziehen, damit ich den Klumpen beurteilen kann. Wenn Sie sich zu irgendeinem Zeitpunkt unwohl fühlen, lassen Sie es mich wissen und wir können die Untersuchung abbrechen.,“
Holen Sie sich die Zustimmung, mit der Prüfung fortzufahren.
Erläutern Sie die Notwendigkeit einer Aufsichtsperson: „Einer der Mitarbeiter der Station wird während der gesamten Untersuchung anwesend sein und als Aufsichtsperson fungieren.“
Stellen Sie den Kopf des Bettes auf einen Winkel von 45° ein und bitten Sie den Patienten, sich auf das Bett zu legen.
Legen Sie den Bauch und die Leistengegend des Patienten für die Untersuchung ausreichend frei. Bieten Sie ein Blatt an, um die Belichtung nur bei Bedarf zuzulassen.
Fragen Sie den Patienten, ob er Schmerzen hat, bevor Sie mit der klinischen Untersuchung fortfahren.,
Allgemeine Inspektion
Klinische Anzeichen
Untersuchen Sie den Patienten vom Ende des Bettes aus, während er sich in Ruhe aufhält, und suchen Sie nach klinischen Anzeichen, die auf eine zugrunde liegende Pathologie hindeuten:
- Schmerz: Wenn der Patient sich unwohl fühlt, fragen Sie, wo der Schmerz ist und ob er immer noch glücklich ist, sie zu untersuchen.
- Offensichtliche Narben: Diese können Hinweise auf frühere Bauchoperationen liefern und eng mit einer Schnitthernie verbunden sein.
- Abdominaldehnung: Kann auf eine Darmobstruktion als Folge einer inhaftierten Hernie hinweisen.,
- Blässe: eine blasse Hautfarbe, die auf eine zugrunde liegende Anämie hindeuten kann (z. B. gastrointestinale Blutungen, Malignität).
- Kachexie: anhaltender Muskelverlust, der mit Nahrungsergänzung nicht vollständig umgekehrt wird. Kachexie ist häufig mit zugrunde liegender Malignität (z. B. Bauchspeicheldrüsen – /Darm – /Magenkrebs) und fortgeschrittenem Leberversagen verbunden.
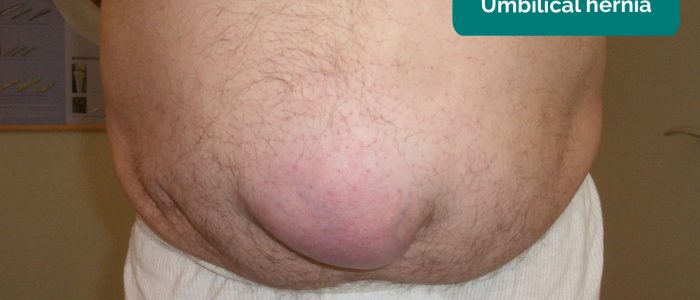
- Hernien: können am Ende des Bettes sichtbar sein (z. B. Nabelhernie / Schnitthernie). Wenn Sie den Patienten zum Husten bitten, werden Hernien normalerweise ausgeprägter.,
Objekte und Geräte
Suchen Sie nach Objekten oder Geräten am oder um den Patienten, die nützliche Einblicke in seine Krankengeschichte und seinen aktuellen klinischen Status geben können:
- Stoma bag(s): Notieren Sie sich die Position des / der Stoma bag (s), da dies Hinweise auf die Art des / der Stoma geben kann (z. B. befinden sich Kolostomien typischerweise in der linken Fossa iliaca, während sich Ileostomien normalerweise in der rechten Fossa iliaca befinden). Parastomale Hernien sind eine häufige Komplikation der Stomabildung.,
- Chirurgische Abflüsse: Beachten Sie die Lage des Abflusses und die Art/das Volumen des Inhalts innerhalb des Abflusses (z. B. Blut, Chyle, Eiter).
- Mobilitätshilfen: Elemente wie Rollstühle und Gehhilfen geben einen Hinweis auf den aktuellen Mobilitätsstatus des Patienten.
Unterscheidung einer Hernie von anderen Arten von Klumpen
Beginnen Sie mit der Beurteilung des Leistenklumpens, um festzustellen, ob es sich um eine Hernie oder eine andere Art von Pathologie handelt (z. B. Hodenmasse, Lipom, Abszess, Lymphknoten).,
Bei der Beurteilung von Hernien sollten Sie immer beide Seiten der Leistengegend beurteilen, um eine fehlende Pathologie zu vermeiden.,
Hernien der Leistengegend weisen typischerweise folgende klinische Merkmale auf:
- Einzelner Klumpen in der Leistengegend
- Positiver Hustenimpuls (sofern nicht inhaftiert)
- Soft bei Palpation
- Reduzierbar (sofern nicht inhaftiert)
- Nicht in der Lage, während der Palpation über den Klumpen zu gelangen
- Schmerzlos (sofern nicht inhaftiert)
- geräusche bei Auskultation (kann fehlen, wenn inhaftiert)
Wenn eines der folgenden klinischen Merkmale vorhanden ist, sollten Sie eine alternative Diagnose in Betracht ziehen:
- Mehrere Klumpen (z., lymphadenopathie)
- Harte oder knotige Konsistenz (z. B. Malignität)
- Kann während der Palpation über den Klumpen gelangen (z. B. Skrotalmasse)
- Transillumination (Hydrocoele)
- Bruit bei Auskultation (z. B. arteriovenöse Fehlbildung)
Differenzierende Herniensubtypen
Position der Hernie
Beurteilen Sie die anatomische Beziehung der Hernie in Bezug auf den Schambeintuberkel:
- Leistenhernien befinden sich typischerweise oberhalb und medial zum Schambeintuberkel.,
- Femurhernien befinden sich typischerweise unterhalb und lateral zum Schambein.
Reduzierbarkeit
Eine reduzierbare Hernie ist eine Hernie, die mit Positionsänderungen (z. B. liegend in Rückenlage) oder Druckanwendung abgeflacht werden kann.
Zur Beurteilung der Reduzierbarkeit einer Hernie:
1. Bitten Sie den Patienten, sich in Rückenlage zu legen und auf Anzeichen einer spontanen Reduktion zu achten.
2. Wenn die Hernie noch vorhanden ist, versuchen Sie, sie manuell mit den Fingern zu reduzieren.
Die Hernie kann wieder auftreten, wenn der Patient aufsteht, hustet oder die Druckanwendung entfernt wird.,
Eine Hernie, die zart und irreduzibel ist, kann stranguliert werden und erfordert eine dringende chirurgische Überprüfung.
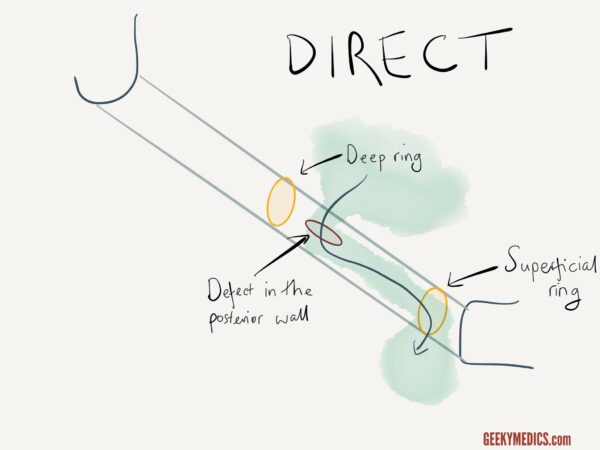
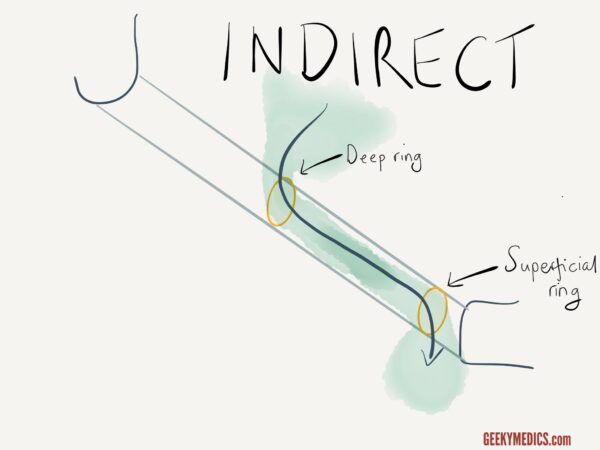
Direkte vs indirekte Leistenhernien
Wenn Sie vermuten, dass eine Hernie inguinalen Ursprungs ist (dh sie befindet sich oberhalb und medial zum Schambeintuberkel), sollten Sie versuchen festzustellen, ob sie direkt oder indirekt ist.
Zur Unterscheidung zwischen direkten und indirekten Leistenhernien:
1. Suchen Sie den tiefen Leistenring (auf halbem Weg zwischen der vorderen oberen Iliakalwirbelsäule und dem Schambeintuberkel).
2., Reduzieren Sie die Hernie des Patienten manuell, indem Sie sie ab dem unteren Aspekt der Hernie in Richtung des tiefen Leistenrings komprimieren.
3. Sobald die Hernie reduziert ist, Druck auf den tiefen Leistenring ausüben und den Patienten zum Husten bitten.
Wenn eine Hernie erneut auftritt, ist es wahrscheinlicher, dass es sich um eine direkte Leistenhernie handelt, während es sich eher um eine indirekte Leistenhernie handelt, wenn dies nicht der Fall ist.,
Im letzteren Fall den Druck aus dem tiefen Leistenring ablassen und auf das Wiederauftreten der Hernie achten (was die Diagnose einer indirekten Leistenhernie weiter unterstützt).
Es ist zu beachten, dass dieser klinische Test unzuverlässig ist und eine weitere Bildgebung (z. B. Ultraschalluntersuchung) erforderlich wäre, bevor Managemententscheidungen getroffen wurden.,
Herniensubtypen
Ein Bewusstsein für die verschiedenen Herniensubtypen Ihre typischen klinischen Merkmale sind bei der Durchführung einer Hernienuntersuchung unerlässlich. Wir haben unten einige wichtige Punkte aus unserem Hernienübersichtsartikel zusammengefasst.,
Leistenbruch
Ein Leistenbruch ist ein Vorsprung oder eine Bewegung des Bauchinhalts aus der Bauchhöhle. Dieses Gewebe ragt dann am Austrittspunkt, dem oberflächlichen Leistenring, hervor oder tritt aus.
Ort: Leistenhernien sind am häufigsten superomedial zum Schambein Tuberkel gefunden.
Femurhernien
Femurhernien treten direkt unterhalb des Leistenbandes auf, wenn der Bauchinhalt eine natürlich vorkommende Schwäche in der Bauchwand durchläuft, die als Femurkanal bezeichnet wird.,
Es ist wichtig zu beachten, dass der Femurkanal schmal ist und medial von der scharfen Kante des Lacunarbandes begrenzt wird. Daher besteht bei Femurhernien ein höheres Risiko für Strangulation und Obstruktion.
Ort: Femurhernien finden sich typischerweise inferolateral zum Schambein und medial zum Femurpuls.
Nabelbruch
Nabelbrüche treten, wie der Name schon sagt, an der Stelle des Nabels auf und sind häufig. Sie können groß sein, sind aber typischerweise ein geringes Strangulationsrisiko.,
Ort: Nabelgegend
Schnittbruch
Schnittverletzungen treten an den Stellen früherer Operationen auf, an denen die Gewebeintegrität beeinträchtigt wurde.
Ort: Schnitthernien, die als Ausbuchtung oder Protrusion an oder in der Nähe der Stelle eines vorherigen chirurgischen Einschnitts vorliegen.,
-
 Inguinal hernia 1
Inguinal hernia 1
Scrotal examination
Inguinal hernias can extend into the scrotum., Wenn eine Hodenschwellung festgestellt wird oder der Verdacht auf einen Leistenbruch besteht, sollte die Palpation des Hodensacks mit Zustimmung des Patienten durchgeführt werden.
Wenn Sie einen Leistenbruch im Hodensack palpieren, können Sie die Masse nicht übersteigen.
Weitere Informationen finden Sie in unserem Hodenuntersuchungshandbuch.
Um die Untersuchung abzuschließen…
Erklären Sie dem Patienten, dass die Untersuchung jetzt abgeschlossen ist.
Danke dem Patienten für seine Zeit.
Entsorgen Sie PSA angemessen und waschen Sie sich die Hände.
Fassen Sie Ihre Ergebnisse.,
Beispielzusammenfassung
“ Heute habe ich Frau Smith untersucht, eine 64-jährige Frau. Bei der allgemeinen Inspektion schien sich der Patient in Ruhe wohl zu fühlen, ohne Anzeichen von Blähungen oder Beschwerden im Bauchraum. Es gab keine Gegenstände oder medizinische Ausrüstung um das Bett von Relevanz.“
“ Bei näherer Betrachtung zeigte sich eine Masse, die in der linken Leistengegend über und medial zum Schambein sichtbar war. Es war nicht zart, ungefähr 2 cm im Durchmesser, weich in der Konsistenz und reduzierbar. Es gab einen positiven Hustenimpuls und die Hernie trat trotz Druck über den tiefen Leistenring wieder auf., Es gab keine Ausdehnung auf den Hodensack und keine damit verbundene Lymphadenopathie.“
“ Die wahrscheinlichste Diagnose basierend auf meinen klinischen Befunden ist eine direkte Leistenhernie.“
“ Der Vollständigkeit halber möchte ich folgende weitere Bewertungen und Untersuchungen durchführen.“
Weitere Bewertungen und Untersuchungen
- Hodenuntersuchung (falls noch nicht durchgeführt)
- Bauchuntersuchung
- Inguinale Lymphknotenuntersuchung (falls noch nicht durchgeführt)
- Weitere Bildgebung (z. B. Ultraschall/CT)