US Pharm. 2011;36(6):39-43.
Un’infezione del tratto urinario (UTI), definita come una risposta infiammatoria derivante dalla presenza di microrganismi nel tratto urinario, è una delle infezioni batteriche più comuni per le quali i pazienti cercano un trattamento.1 Nel complesso, UTIs rappresentano oltre 7 milioni di visite di assistenza sanitaria ogni anno, e cistite acuta non complicata è uno dei motivi più comuni che gli antibiotici sono prescritti a donne altrimenti sane.,1,2 Si stima che l ‘ 11% delle donne negli Stati Uniti che hanno 18 anni e più hanno un UTI ogni anno, con la più alta incidenza di infezione tra quelli tra 18 e 24 anni di età.3 Pielonefrite (UTI che si diffonde ai reni) si verifica ad una velocità di circa 59 episodi ogni 10.000 donne ogni anno.4
Sebbene le UTI comprendano una varietà di sindromi che vanno dalla batteriuria asintomatica alla pielonefrite con batteriemia o sepsi,1 questo articolo si concentra sulle linee guida recentemente aggiornate per il trattamento della cistite acuta non complicata e della pielonefrite nelle donne., È importante notare che queste linee guida sono applicabili alla gestione di donne in premenopausa, non gravide, senza anomalie urologiche note o condizioni mediche comorbide. Questo articolo esamina le attuali raccomandazioni per il trattamento antimicrobico delle linee guida 2010 pubblicate attraverso la collaborazione della Infectious Diseases Society of America e della European Society for Microbiology and Infectious Diseases.,2
Presentazione clinica
Segni e sintomi di cistite non complicata includono aumento della frequenza e urgenza della minzione, disuria (dolore durante la minzione), batteriuria (presenza di batteri nelle urine), piuria (presenza di pus o globuli bianchi nelle urine) e dolore o pressione intorno alla vescica.4-6 Ematuria (sangue nelle urine) può essere presente microscopicamente, e meno spesso è presente macroscopicamente.4 Se sono presenti perdite vaginali o irritazioni, deve essere presa in considerazione una diagnosi alternativa., Inoltre, le donne con cistite acuta non complicata in genere non hanno febbre o dolore al fianco; se un paziente presenta questi sintomi, deve essere considerata una diagnosi alternativa come la pielonefrite o l’UTI complicata.2,4 La pielonefrite deve essere sospettata se il paziente avverte nausea, vomito, dolore al fianco, febbre e/o dolorabilità all’angolo costovertebrale oltre ai sintomi urinari.4
Diagnosi
I campioni di urina ottenuti attraverso la tecnica midstream clean-catch possono essere utilizzati per fornire prove più conclusive nei pazienti sospettati di avere un’infezione., Le colture urinarie e i test di sensibilità sono in genere considerati inutili nella cistite acuta non complicata a meno che il paziente non manifesti un fallimento del trattamento o un’infezione ricorrente; in questi pazienti viene comunemente eseguita un’analisi delle urine.,4,7 Componenti di un’analisi delle urine includono la conta batterica e la colorazione di gram; la piuria (con conteggi di >10 leucociti per mm3 che suggeriscono un’infezione); il test dell’astina di livello dell’esterasi leucocitaria (un test di screening rapido per la piuria poiché l’esterasi leucocitaria si trova nei neutrofili e la sua presenza indica globuli bianchi); e il test del nitrito (che rileva un enzima trovato nei batteri che riducono il nitrato).7
In aggiunta alle situazioni precedentemente menzionate, i test di coltura delle urine e di suscettibilità sono raccomandati per i pazienti con sospetta pielonefrite.,2,7 La presenza di>105 unità di batteri che formano colonie per mL di urina è indicativa di infezione e il laboratorio di microbiologia testerà gli agenti patogeni per la suscettibilità antimicrobica.7
Eziologia
L’eziologia microbica più comune della cistite acuta non complicata è l’Escherichia coli, che causa dall ‘80% all’ 85% dei casi.4,5 Il secondo agente patogeno più comune è lo Staphylococcus saprophyticus, che è responsabile di circa il 5% al 15% dei casi., Altre eziologie microbiche meno comuni della cistite acuta includono Klebsiella pneumoniae, Proteus mirabilis e Streptococcus agalactiae.4,5 Questi organismi possono anche causare pielonefrite non complicata, mentre casi complicati in pazienti ospedalizzati possono essere causati da organismi aggiuntivi come Enterobacter species (spp), Pseudomonas aeruginosa, Enterococcus spp o Staphylococcus spp.1
Approccio al trattamento
Gli autori delle linee guida aggiornate sottolineano diversi cambiamenti da quando le linee guida sono state precedentemente pubblicate nel 1999.,2 Il primo è che c’è stato un aumento della resistenza antimicrobica dei patogeni urinari. C’è stata anche una maggiore comprensione dell’importanza di minimizzare il “danno collaterale”, che è stato più comunemente associato all’uso di cefalosporine di terza generazione e fluorochinoloni. “Danno collaterale” è stato definito come gli effetti avversi ecologici della terapia antimicrobica in termini di selezione di organismi resistenti ai farmaci, effetti indesiderati (come l’infezione da clostridium difficile) o lo sviluppo di colonizzazione o infezione da organismi resistenti ai farmaci.,8 Infine, ci sono stati ulteriori studi clinici con vari agenti antimicrobici e durate della terapia dalla pubblicazione delle linee guida precedenti. Questi fattori sono stati presi in considerazione nelle raccomandazioni aggiornate.2
Ulteriori fattori che il medico deve prendere in considerazione al momento di decidere il regime antimicrobico più appropriato per un paziente con UTI includono la disponibilità del farmaco, la capacità del paziente di tollerare farmaci orali, la storia allergica del paziente e i modelli di resistenza antimicrobica locale.,2
Trattamento della cistite acuta non complicata
Le linee guida aggiornate raccomandano nitrofurantoina, trimetoprim-sulfametossazolo (TMP-SMZ) o fosfomicina come trattamento di prima linea per la cistite acuta non complicata.2 Il regime posologico raccomandato, la durata della terapia e le considerazioni terapeutiche per ciascun agente sono inclusi nella TABELLA 1. Se il medico non è sicuro se la diagnosi di un paziente sia cistite o pielonefrite, la nitrofurantoina e la fosfomicina devono essere evitate perché non si raggiungono livelli adeguati di farmaco nei tessuti renali con questi agenti.,2

Se non è possibile utilizzare uno degli agenti di prima linea, si può prendere in considerazione un agente fluorochinolonico o b-lattamico (TABELLA 1).2,9-11 Sebbene i fluorochinoloni siano altamente efficaci, le linee guida considerano questa classe di agenti come alternative al fine di preservarne l’uso per altre indicazioni. C’è stata una prevalenza crescente di resistenza di uropatogeni e altri microrganismi ai fluorochinoloni, potenzialmente causando infezioni in altri siti del corpo che sono più difficili da trattare., Se un agente in questa classe è usato per trattare un paziente per la cistite in un’area geografica di alta resistenza, un follow-up vicino è giustificato.2
Sebbene siano disponibili diverse opzioni b-lattamici per il trattamento della cistite non complicata, la maggior parte degli studi ha dimostrato tassi inferiori di cura con b-lattamici rispetto ai fluorochinoloni. Si ritiene che questi tassi più bassi di cura siano il risultato di tassi più bassi di eradicazione degli uropatogeni vaginali, in modo che il serbatoio vaginale rimanga una potenziale fonte di infezione continua., Uno studio randomizzato, singolo cieco ha dimostrato che un regime di 3 giorni di amoxicillina-clavulanato era meno efficace di un corso di 3 giorni di ciprofloxacina per il trattamento della cistite non complicata nelle donne, anche quando la fonte di infezione era un ceppo suscettibile di batteri.,Sebbene cefdinir sia raccomandato come opzione nelle linee guida basate sui risultati di uno studio che ha trovato tassi di guarigione clinici e microbiologici comparabili con cefdinir 100 mg due volte al giorno rispetto a cefaclor 250 mg tre volte al giorno per 5 giorni,11 cefdinir non è approvato dalla FDA per questa indicazione ed è attualmente disponibile in una forma di dosaggio di capsule da 300 mg.,9
Infine, cefpodoxime 100 mg due volte al giorno per 3 giorni, è stato trovato per essere comparabili in sicurezza e l’efficacia di un corso di 3 giorni di terapia con una doppia resistenza tablet di TMP-SMZ, in uno studio randomizzato, multicentrico study13; tuttavia, è importante notare che l’attuale raccomandazione è di utilizzare cefpodoxime per 7 giorni di terapia, se è usato.9 Nel complesso, le linee guida raccomandano di evitare i b-lattamici come terapia empirica per la cistite non complicata, a meno che nessuno degli agenti raccomandati di prima linea sia appropriato per l’uso.,2
È importante che il medico noti che le linee guida raccomandano di evitare la monoterapia con ampicillina o amoxicillina a causa della crescente prevalenza di resistenza a questi agenti, con conseguente minore efficacia.2 Se questi agenti sono usati per il trattamento, il paziente deve essere seguito attentamente per valutare la risposta alla terapia.,
Monitoraggio della risposta al trattamento
Per i pazienti con una ITU non complicata i cui sintomi non rispondono alla terapia o si ripresentano dopo un ciclo di trattamento, si può ottenere una coltura urinaria per identificare il / i patogeno / i infettante / i e assistere il medico nella scelta dell’agente antimicrobico più appropriato.2
Circa il 20% degli episodi ricorrenti di una UTI è una ricaduta, definita come una UTI che si verifica entro 2 settimane da un episodio precedente che rappresenta la persistenza dell’infezione da parte dello stesso microrganismo.,1 Per i pazienti che ricadono dopo la terapia a breve corso, si raccomanda di trattare con un agente diverso per una durata di 2 settimane di terapia. L’ottanta per cento degli episodi ricorrenti di un UTI sono considerati reinfezioni, definito come un UTI che si verifica >2 settimane dopo il completamento della terapia per un UTI precedente; reinfezioni di solito rappresentano l’infezione da un microrganismo diverso. Se il paziente ha meno di tre infezioni all’anno, ogni episodio deve essere trattato come un’infezione che si verifica separatamente, in genere con un breve ciclo di terapia antibiotica., Se il paziente ha tre o più infezioni all’anno, è importante valutare se esiste un fattore di rischio identificato, come l’attività sessuale. In tal caso, il paziente deve essere consigliato di annullare dopo il rapporto sessuale e può essere prescritto di assumere una singola dose di TMP-SMZ dopo ogni occasione del rapporto sessuale. Se non vi è alcun evento precipitante identificato, il paziente deve essere trattato per ogni evento, seguito da una terapia profilattica giornaliera (con metà di una compressa a dosaggio singolo di TMP-SMZ, trimetoprim 100 mg o nitrofurantoina da 50 mg a 100 mg).,1
Trattamento della pielonefrite
Si raccomanda di ottenere una coltura urinaria e un rapporto di sensibilità in tutti i pazienti con sospetta pielonefrite.2 Inoltre, si raccomanda di ottenere emocolture in pazienti ricoverati in ospedale. Una volta che i risultati di laboratorio ritornano, il trattamento antimicrobico può essere diretto verso il patogeno infettante (s).2
Esistono diverse opzioni di trattamento per i pazienti che non sono ospedalizzati.,2 Il primo è un regime a base di fluorochinoloni, che è raccomandato solo per l’uso se la prevalenza della resistenza ai fluorochinoloni è <10%. I regimi raccomandati includono ciprofloxacina orale 500 mg due volte al giorno per 7 giorni, ciprofloxacina 1.000 mg a rilascio prolungato al giorno per 7 giorni o levofloxacina 750 mg al giorno per 5 giorni. Questi regimi possono essere preceduti da una dose iniziale una tantum di un fluorochinolone, ceftriaxone o da una dose consolidata di 24 ore di un aminoglicoside.,
Un’altra opzione di trattamento per la pielonefrite non complicata in pazienti che non sono ospedalizzati è TMP-SMZ orale 160 mg / 800 mg (1 compressa a doppio dosaggio) due volte al giorno per 14 giorni; tuttavia, questo agente deve essere usato solo se il patogeno infetto è noto per essere suscettibile. Si raccomanda di somministrare una dose iniziale IV di ceftriaxone o un aminoglicoside se i risultati della sensibilità non sono inizialmente noti. Infine, i b-lattami orali sono considerati meno efficaci di altri agenti per il trattamento della pielonefrite., Se usato, si raccomanda una dose iniziale una tantum di ceftriaxone o un aminoglicoside, seguita da un ciclo di terapia da 10 a 14 giorni con un agente b – lattamico.2
Per i pazienti ospedalizzati, il regime di trattamento antimicrobico iniziale deve essere somministrato per via ENDOVENOSA.1,2 Diversi regimi possono essere utilizzati, con la scelta di agenti sulla base di modelli locali di resistenza., Le opzioni raccomandate per i regimi antimicrobici empirici includono un fluorochinolone; un aminoglicoside, con o senza ampicillina; una cefalosporina a spettro esteso; una penicillina a spettro esteso; o uno dei carbapenemi. Una volta che i risultati della coltura e della sensibilità sono disponibili, la terapia deve essere diretta verso il patogeno infettante. Dopo il miglioramento clinico, i pazienti possono essere trasferiti ad un agente o ad un regime orale che ha attività contro il patogeno infettante.,1,2
Parametri di monitoraggio antimicrobico e interazioni farmacologiche
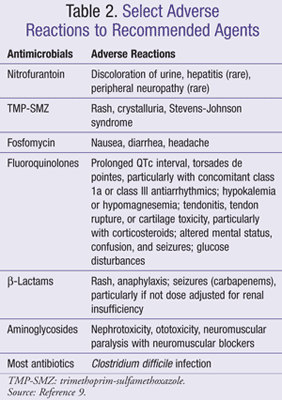
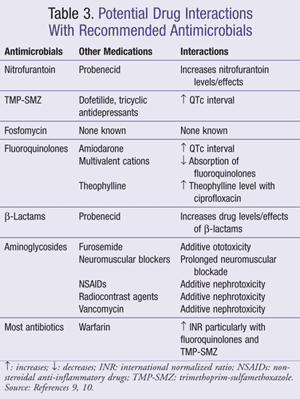
È importante che il medico sia a conoscenza di parametri di monitoraggio appropriati e interazioni farmacologiche in base alla raccomandazione per un particolare agente antimicrobico o regime. Le reazioni avverse comuni a specifici farmaci o classi di farmaci trattati in questo articolo sono elencate nella TABELLA 2 e le interazioni tra antimicrobici e farmaci comunemente usati sono incluse nella TABELLA 3.,
Conclusione
I farmacisti dovrebbero impegnarsi attivamente con altri medici per selezionare l’agente antimicrobico o il regime più adatto per il trattamento della cistite acuta non complicata e della pielonefrite nelle donne. I farmacisti sono in una posizione chiave per dosare adeguatamente i regimi antimicrobici e per monitorare le reazioni avverse e le interazioni farmacologiche. Svolgono anche un ruolo importante nell’educare gli operatori sanitari e i pazienti sull’uso appropriato degli antimicrobici per limitare la diffusione della resistenza antimicrobica., I farmacisti devono lavorare con i pazienti e altri operatori sanitari per garantire il corretto trattamento di queste infezioni.
1. Coyle E, Prince R. Infezioni del tratto urinario e prostatite. In: DiPiro JT, Talbert RL, Yee GC, et al, eds. Farmacoterapia: un approccio fisiopatologico. 7a ed. New York, NY: McGraw Hill; 2008.
2. Gupta K, Hooton T, Naber K, et al., Linee guida di pratica clinica internazionale per il trattamento della cistite acuta non complicata e della pielonefrite nelle donne: un aggiornamento 2010 dalla Infectious Diseases Society of America e dalla European Society for Microbiology and Infectious Diseases. Clin Infettare Dis.
3. Il suo nome deriva dal greco Barb Il succo di mirtillo non riesce a prevenire l’infezione ricorrente del tratto urinario: i risultati di uno studio randomizzato controllato con placebo. Clin Infettare Dis. 2011;52:23-30.
4. Guay D. Gestione contemporanea delle infezioni del tratto urinario non complicate. Droga.
5. Hooton T, Besser R, Foxman B, et al., Cistite acuta non complicata in un’era di crescente resistenza agli antibiotici: un approccio proposto alla terapia empirica. Clin Infettare Dis. 2004;39:75-80.
6. Nazarko L. Infezione del tratto urinario: diagnosi, trattamento e prevenzione. Fr. J Nurs. 2009;18:1170-1174.
7. Wilson M, Gaido L. Diagnosi di laboratorio delle infezioni del tratto urinario in pazienti adulti. Clin Infettare Dis.
8. Paterson D. “Danno collaterale” da cefalosporina o chinolone terapia antibiotica. Clin Infettare Dis.
9. Lexi-Comp Online . Hudson, OH: Lexi-Comp, Inc; 2011.www.lexi.com. Accesso 4 aprile 2011.
10., Micromedex Healthcare Series . Greenwood Village, CO: Thomson Healthcare; 2011.www.thomsonhc.com/micromedex2/ 2011;52:e103-e120. 2008;68:1169-1205. 2004;38:1150-1158. 2004;38(suppl 4):S341-S345.librarian. Accessed April 4, 2011.
11. Leigh A, Nemeth M, Keyserling C, et al. Cefdinir versus cefaclor in the treatment of uncomplicated urinary tract infection. Clin Ther. 2000;22:818-825.
12. Hooton T, Scholes D, Gupta K, et al. Amoxicillin-clavulanate vs. ciprofloxacin for the treatment of uncomplicated cystitis in women: a randomized trial. JAMA. 2005;293:949-955.
13., Kavatha D, Giamarellou H, Alexiou Z, et al. Cefpodoxime-proxetil versus trimethoprim-sulfamethoxazole for short-term therapy of uncomplicated acute cystitis in women. Antimicrob Agents Chemother. 2003;47:897-900.