US Pharm. 2011;36(6):39-43.
Une infection des voies urinaires (UTI), définie comme une réponse inflammatoire résultant de la présence de micro-organismes dans les voies urinaires, est l’une des infections bactériennes les plus courantes pour lesquelles les patients cherchent un traitement.1 Dans l’ensemble, les infections urinaires représentent plus de 7 millions de visites de prestataires de soins de santé chaque année, et la cystite aiguë non compliquée est l’une des raisons les plus courantes pour lesquelles des antibiotiques sont prescrits à des femmes autrement en bonne santé.,1,2 On estime que 11% des femmes aux États-Unis âgées de 18 ans et plus ont une infection urinaire chaque année, avec la plus forte incidence d’infection chez celles âgées de 18 à 24 ans.3 La pyélonéphrite (infection urinaire qui se propage aux reins) survient à un taux d’environ 59 épisodes par 10 000 femmes chaque année.4
Bien que les infections urinaires englobent une variété de syndromes allant de la bactériurie asymptomatique à la pyélonéphrite avec bactériémie ou septicémie,1 cet article se concentre sur les lignes directrices récemment mises à jour pour le traitement de la cystite aiguë non compliquée et de la pyélonéphrite chez les femmes., Il est important de noter que ces lignes directrices s’appliquent à la prise en charge des femmes préménopausées et non enceintes sans anomalies urologiques connues ni conditions médicales comorbides. Cet article passe en revue les recommandations actuelles de traitement antimicrobien des lignes directrices de 2010 publiées grâce à la collaboration de l’Infectious Diseases Society of America et de la European Society for Microbiology and Infectious Diseases.,2
Présentation clinique
Les signes et symptômes de la cystite non compliquée comprennent une fréquence et une urgence accrues de la miction, une dysurie (douleur à la miction), une bactériurie (présence de bactéries dans l’urine), une pyurie (présence de pus ou de globules blancs dans l’urine) et une douleur ou une pression autour de la vessie.4-6 Hématurie (sang dans l’urine) peut être présent microscopiquement, et moins souvent est présent macroscopiquement.4 En cas de pertes vaginales ou d’irritation, un autre diagnostic doit être envisagé., En outre, les femmes atteintes de cystite aiguë non compliquée n’ont généralement pas de fièvre ou de douleur au flanc; si un patient présente ces symptômes, un autre diagnostic tel qu’une pyélonéphrite ou une infection urinaire compliquée doit être envisagé.La pyélonéphrite 2,4 doit être suspectée si le patient présente des nausées, des vomissements, des douleurs au flanc, de la fièvre et/ou une sensibilité à l’angle costovertébral en plus des symptômes urinaires.4
Diagnostic
Les échantillons d’urine obtenus grâce à la technique midstream clean-catch peuvent être utilisés pour fournir des preuves plus concluantes chez les patients soupçonnés d’avoir une infection., Les cultures d’urine et les tests de sensibilité sont généralement considérés comme inutiles dans la cystite aiguë non compliquée, sauf si le patient subit un échec du traitement ou une infection récurrente; chez ces patients, une analyse d’urine est généralement effectuée.,4,7 Les composants d’une analyse d’urine comprennent le nombre de bactéries et la coloration de Gram; la pyurie (avec des nombres de >10 leucocytes par mm3 suggérant une infection); le test de la jauge leucocytaire estérase (un test de dépistage rapide de la pyurie puisque l’estérase leucocytaire se trouve dans les neutrophiles et sa présence indique des globules blancs); et le test des nitrites (qui détecte une enzyme trouvée dans les bactéries qui réduisent le nitrate).7
En plus des situations mentionnées précédemment, des tests de culture d’urine et de sensibilité sont recommandés pour les patients suspectés de pyélonéphrite.,2,7 La présence de>105 unités de bactéries formant des colonies par ml d’urine suggère une infection, et le laboratoire de microbiologie testera les agents pathogènes pour la sensibilité aux antimicrobiens.7
Étiologie
L’étiologie microbienne la plus courante de la cystite aiguë non compliquée est Escherichia coli, qui cause 80% à 85% des cas.4,5 Le deuxième agent pathogène le plus commun est Staphylococcus saprophyticus, qui est responsable d’environ 5% à 15% des cas., D’autres étiologies microbiennes moins courantes de la cystite aiguë comprennent Klebsiella pneumoniae, Proteus mirabilis et Streptococcus agalactiae.4,5 Ces organismes peuvent également causer une pyélonéphrite non compliquée, tandis que les cas compliqués chez les patients hospitalisés peuvent être causés par d’autres organismes tels que les espèces Enterobacter (spp), Pseudomonas aeruginosa, Enterococcus spp ou Staphylococcus spp.1
Approche du traitement
Les auteurs des lignes directrices mises à jour soulignent plusieurs changements depuis la publication des lignes directrices en 1999.,2 La première est qu’il y a eu une augmentation de la résistance aux antimicrobiens des agents pathogènes urinaires. On a également mieux compris l’importance de minimiser les « dommages collatéraux”, ce qui a été plus souvent associé à l’utilisation de céphalosporines de troisième génération et de fluoroquinolones. Les « dommages collatéraux » ont été définis comme les effets néfastes écologiques de la thérapie antimicrobienne en termes de sélection d’organismes pharmacorésistants, d’effets indésirables (tels que l’infection par Clostridium difficile), ou le développement d’une colonisation ou d’une infection par des organismes pharmacorésistants.,8 Enfin, il y a eu des études cliniques supplémentaires avec divers agents antimicrobiens et durées de traitement depuis la publication des lignes directrices précédentes. Ces facteurs ont été pris en compte dans les recommandations mises à jour.2
D’autres facteurs que le clinicien devrait prendre en compte pour décider du régime antimicrobien le plus approprié pour un patient ayant une infection urinaire comprennent la disponibilité du médicament, la capacité du patient à tolérer les médicaments oraux, les antécédents d’allergie du patient et les schémas locaux de résistance aux antimicrobiens.,2
Traitement de la Cystite aiguë non compliquée
Les directives mises à jour recommandent la nitrofurantoïne, le triméthoprime-sulfaméthoxazole (TMP-SMZ) ou la fosfomycine comme traitement de première intention de la cystite aiguë non compliquée.2 Le schéma posologique recommandé, la durée du traitement et les considérations thérapeutiques pour chaque agent sont inclus dans le TABLEAU 1. Si le clinicien ne sait pas si le diagnostic d’un patient est une cystite ou une pyélonéphrite, la nitrofurantoïne et la fosfomycine doivent être évitées car des niveaux de médicament adéquats dans les tissus rénaux ne sont pas atteints avec ces agents.,2

Si l’un des agents de première intention ne peut pas être utilisé, un agent de fluoroquinolone ou de b-lactame peut être envisagé (TABLEAU 1).2,9-11 Bien que les fluoroquinolones soient très efficaces, les directives considèrent cette classe d’agents comme des alternatives afin de préserver leur utilisation pour d’autres indications. Il y a eu une prévalence croissante de la résistance des uropathogènes et d’autres micro-organismes aux fluoroquinolones, causant potentiellement des infections à d’autres sites du corps qui sont plus difficiles à traiter., Si un agent de cette classe est utilisé pour traiter un patient pour la cystite dans une zone géographique de haute résistance, d’un suivi étroit est nécessaire.2
Bien que plusieurs options de b-lactamines soient disponibles pour le traitement de la cystite non compliquée, la plupart des études ont démontré des taux de guérison inférieurs avec des b-lactamines par rapport aux fluoroquinolones. On pense que ces taux plus faibles de guérison sont le résultat de taux plus faibles d’éradication des uropathogènes vaginaux, de sorte que le réservoir vaginal reste une source potentielle d’infection continue., Une étude randomisée en aveugle a montré qu’un régime de 3 jours d’amoxicilline-clavulanate était moins efficace qu’un traitement de 3 jours de ciprofloxacine pour le traitement de la cystite non compliquée chez les femmes, même lorsque la source de l’infection était une souche sensible de bactéries.,12 Bien que le cefdinir soit recommandé en option dans les lignes directrices sur la base des résultats d’une étude qui a révélé des taux de guérison cliniques et microbiologiques comparables avec le cefdinir 100 mg deux fois par jour par rapport au cefaclor 250 mg trois fois par jour pendant 5 jours11,le cefdinir n’est pas approuvé par la FDA pour cette indication et est actuellement disponible sous forme de gélule à 300 mg.,9
Enfin, l’innocuité et l’efficacité de cefpodoxime 100 mg deux fois par jour pendant 3 jours se sont révélées comparables à celles d’un traitement de 3 jours avec un comprimé à double concentration de TMP-SMZ dans une étude randomisée multicentrice13; cependant, il est important de noter que la recommandation actuelle est d’utiliser cefpodoxime pour un traitement de 7 jours s’il est utilisé.9 Dans l’ensemble, les lignes directrices recommandent d’éviter les b-lactamines comme traitement empirique de la cystite non compliquée, à moins qu’aucun des agents recommandés de première intention ne soit approprié.,2
Il est important pour le clinicien de noter que les lignes directrices recommandent d’éviter l’ampicilline ou l’amoxicilline en monothérapie en raison de la prévalence croissante de la résistance à ces agents, ce qui entraîne une efficacité moindre.2 Si ces agents sont utilisés pour le traitement, le patient doit être suivi de près pour évaluer la réponse au traitement.,
Surveillance de la réponse au traitement
Pour les patients présentant une infection urinaire non compliquée dont les symptômes ne répondent pas au traitement ou réapparaissent après un traitement, une culture d’urine peut être obtenue pour identifier le ou les agents pathogènes infectieux et aider le clinicien à choisir l’agent antimicrobien le plus approprié.2
Environ 20% des épisodes récurrents d’une infection urinaire sont une rechute, définie comme une infection urinaire survenant dans les 2 semaines suivant un épisode précédent qui représente la persistance de l’infection par le même micro-organisme.,1 Pour les patients qui rechutent après un traitement de courte durée, il est recommandé de traiter avec un agent différent pendant une durée de traitement de 2 semaines. Quatre – vingts pour cent des épisodes récurrents d’une infection URINAIRE sont considérés comme des réinfections, définies comme une infection URINAIRE qui se produit >2 semaines après la fin du traitement pour une infection urinaire précédente; les réinfections représentent généralement une infection par un micro-organisme différent. Si le patient a moins de trois infections par an, chaque épisode doit être traité comme une infection se produisant séparément, généralement avec un traitement antibiotique de courte durée., Si le patient a trois infections ou plus par an, il est important d’évaluer s’il existe un facteur de risque identifié, tel que l’activité sexuelle. Si tel est le cas, il convient de conseiller au patient d’annuler après les rapports sexuels et de lui prescrire une dose unique de TMP-SMZ après chaque rapport sexuel. S’il n’y a pas d’événement précipitant identifié, le patient doit être traité pour chaque événement, suivi d’un traitement prophylactique quotidien (avec soit la moitié d’un comprimé à dose unique de TMP-SMZ, triméthoprime 100 mg ou nitrofurantoïne 50 mg à 100 mg).,1
Traitement de la Pyélonéphrite
Il est recommandé d’obtenir une culture d’urine et de la sensibilité rapport à tous les patients avec une suspicion de pyélonéphrite.2 En outre, il est recommandé d’obtenir des hémocultures chez les patients hospitalisés. Une fois les résultats de laboratoire retournés, le traitement antimicrobien peut être dirigé vers le ou les agents pathogènes infectants.2
Il existe plusieurs options de traitement pour les patients qui ne sont pas hospitalisés.,2 Le premier est un régime à base de fluoroquinolone, qui n’est recommandé que si la prévalence de la résistance aux fluoroquinolones est <10%. Les schémas thérapeutiques recommandés comprennent la ciprofloxacine orale à 500 mg deux fois par jour pendant 7 jours, la ciprofloxacine à libération prolongée à 1 000 mg par jour pendant 7 jours ou la lévofloxacine à 750 mg par jour pendant 5 jours. Ces régimes peuvent être précédés d’une dose IV initiale unique d’une fluoroquinolone, d’une ceftriaxone ou d’une dose consolidée de 24 heures d’un aminoglycoside.,
Une autre option de traitement pour la pyélonéphrite non compliquée chez les patients qui ne sont pas hospitalisés est TMP-SMZ oral 160 mg / 800 mg (1 comprimé à double concentration) deux fois par jour pendant 14 jours; cependant, cet agent ne doit être utilisé que si l’agent pathogène infecté est connu pour être sensible. Il est recommandé d’administrer une première dose IV de ceftriaxone ou d’un aminoglycoside si les résultats de sensibilité ne sont pas initialement connus. Enfin, les b-lactamines orales sont considérées comme moins efficaces que d’autres agents pour le traitement de la pyélonéphrite., Si elle est utilisée, une dose IV initiale unique de ceftriaxone ou d’un aminoglycoside est recommandée, suivie d’un traitement de 10 à 14 jours avec un agent b-lactame.2
Pour les patients hospitalisés, le traitement antimicrobien initial doit être administré par voie intraveineuse.1,2 Plusieurs régimes peuvent être utilisés, avec le choix des agents en fonction des schémas locaux de résistance., Les options recommandées pour les régimes antimicrobiens empiriques comprennent une fluoroquinolone; un aminoglycoside, avec ou sans ampicilline; une céphalosporine à spectre étendu; une pénicilline à spectre étendu; ou l’un des carbapénèmes. Une fois que les résultats de culture et de sensibilité sont disponibles, le traitement doit être dirigé vers le ou les agents pathogènes infectants. Après amélioration clinique, les patients peuvent être transférés à un agent oral ou à un régime qui a une activité contre le ou les agents pathogènes infectieux.,1,2
Paramètres de surveillance antimicrobienne et interactions médicamenteuses
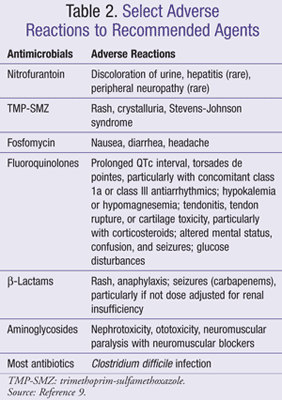
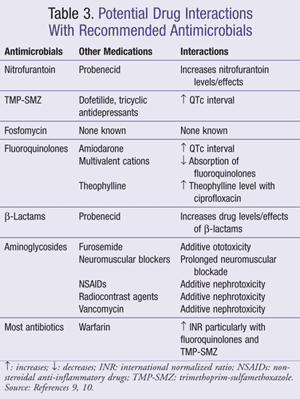
Il est important que le clinicien soit au courant des paramètres de surveillance appropriés et des interactions médicamenteuses en fonction de la recommandation pour un agent antimicrobien ou un régime particulier. Les effets indésirables courants liés à des médicaments ou à des classes de médicaments spécifiques couverts dans le présent article sont énumérés au TABLEAU 2 et les interactions entre les antimicrobiens et les médicaments couramment utilisés sont incluses dans le TABLEAU 3.,
Conclusion
Les pharmaciens devraient s’engager activement avec d’autres cliniciens pour sélectionner l’agent antimicrobien ou le régime le plus approprié pour le traitement de la cystite aiguë non compliquée et de la pyélonéphrite chez la femme. Les pharmaciens sont dans une position clé pour doser correctement les schémas antimicrobiens et pour surveiller les effets indésirables et les interactions médicamenteuses. Ils jouent également un rôle important dans l’éducation des fournisseurs de soins de santé et des patients sur l’utilisation appropriée des antimicrobiens pour limiter la propagation de la résistance aux antimicrobiens., Les pharmaciens doivent travailler avec les patients et les autres fournisseurs de soins de santé pour assurer le traitement approprié de ces infections.
1. Coyle E, Prince R. Infections des voies urinaires et prostatite. Dans: DiPiro JT, Talbert RL, Yee GC,et al, éd. Pharmacothérapie: Une Approche Physiopathologique. 7ème ed. Il est le fils de John McGraw Hill et de John McGraw Hill.
2. Gupta K, Hooton T, Naber K, et coll., Internationale de lignes directrices de pratique clinique pour le traitement de la cystite et pyélonéphrite chez la femme: une mise à jour de 2010 par la Société de Maladies Infectieuses de l’Amérique et de la Société Européenne de Microbiologie et des Maladies Infectieuses. Clin Infect Dis.
3. Barbosa-Cesnik C, Brown M, Buxton M, et al. Le jus de canneberge ne parvient pas à prévenir une infection récurrente des voies urinaires: résultats d’un essai randomisé contrôlé par placebo. Clin Infect Dis. 2011;52:23-30.
4. Guay D. la gestion Contemporaine de simples infections des voies urinaires. Drogue.
5. Hooton T, Besser R, Foxman B, et coll., Cystite aiguë non compliquée à une époque de résistance croissante aux antibiotiques: une approche proposée de la thérapie empirique. Clin Infect Dis. 2004;39:75-80.
6. Nazarko L. Infection des voies urinaires: diagnostic, traitement et prévention. Br J Nurs. 2009;18:1170-1174.
7. Wilson M, Gaido L. Diagnostic de laboratoire des infections des voies urinaires chez les patients adultes. Clin Infect Dis.
8. Paterson D. « Dommages collatéraux » de l’antibiothérapie à la céphalosporine ou à la quinolone. Clin Infect Dis.
9. Lexi-Comp en ligne . Vous avez besoin d’aide?; 2011.www.lexi.com. Consulté le 4 avril 2011.
10., Micromedex Healthcare Series . Greenwood Village, CO: Thomson Healthcare; 2011.www.thomsonhc.com/micromedex2/ 2011;52:e103-e120. 2008;68:1169-1205. 2004;38:1150-1158. 2004;38(suppl 4):S341-S345.librarian. Accessed April 4, 2011.
11. Leigh A, Nemeth M, Keyserling C, et al. Cefdinir versus cefaclor in the treatment of uncomplicated urinary tract infection. Clin Ther. 2000;22:818-825.
12. Hooton T, Scholes D, Gupta K, et al. Amoxicillin-clavulanate vs. ciprofloxacin for the treatment of uncomplicated cystitis in women: a randomized trial. JAMA. 2005;293:949-955.
13., Kavatha D, Giamarellou H, Alexiou Z, et al. Cefpodoxime-proxetil versus trimethoprim-sulfamethoxazole for short-term therapy of uncomplicated acute cystitis in women. Antimicrob Agents Chemother. 2003;47:897-900.