US Pharm. 2011;36(6):39-43.
una infección del tracto urinario (u), definida como una respuesta inflamatoria resultante de la presencia de microorganismos en el tracto urinario, es una de las infecciones bacterianas más comunes para las que los pacientes buscan tratamiento.1 en general, las infecciones urinarias representan más de 7 millones de visitas al proveedor de atención médica cada año, y la cistitis aguda sin complicaciones es una de las razones más comunes por las que se recetan antibióticos a mujeres sanas.,1,2 se estima que el 11% de las mujeres en los Estados Unidos que tienen 18 años de edad o más tienen una infección urinaria cada año, con la mayor incidencia de infección entre las personas entre 18 y 24 años de edad.3 la pielonefritis (ti que se disemina a los riñones) ocurre a una tasa de aproximadamente 59 episodios por cada 10,000 mujeres cada año.4
aunque lastis abarcan una variedad de síndromes que van desde la bacteriuria asintomática hasta la pielonefritis con bacteriemia o sepsis,1 este artículo se centra en las guías recientemente actualizadas para el tratamiento de la cistitis aguda no complicada y la pielonefritis en mujeres., Es importante tener en cuenta que estas guías son aplicables al manejo de mujeres premenopáusicas no embarazadas sin anomalías urológicas conocidas o condiciones médicas comórbidas. Este artículo revisa las recomendaciones actuales de tratamiento antimicrobiano de las directrices de 2010 publicadas a través de la colaboración de la Infectious Diseases Society of America y la European Society for Microbiology and Infectious Diseases.,2
presentación clínica
Los signos y síntomas de cistitis no complicada incluyen aumento de la frecuencia y urgencia de orinar, disuria (dolor al orinar), bacteriuria (presencia de bacterias en la orina), piuria (presencia de pus o glóbulos blancos en la orina) y dolor o presión alrededor de la vejiga.4-6 la Hematuria (sangre en la orina) puede estar presente microscópicamente, y con menos frecuencia está presente macroscópicamente.4 Si hay flujo vaginal o irritación, se debe considerar un diagnóstico alternativo., Además, las mujeres con cistitis aguda no complicada generalmente no tienen fiebre o dolor de costado; si un paciente presenta estos síntomas, se debe considerar un diagnóstico alternativo como pielonefritis OTI complicada.2,4 se debe sospechar pielonefritis si el paciente experimenta náuseas, vómitos, dolor en el costado, fiebre y/o sensibilidad en el ángulo costovertebral, además de síntomas urinarios.4
diagnóstico
Las muestras de orina obtenidas mediante la técnica midstream clean-catch se pueden utilizar para proporcionar pruebas más concluyentes en pacientes sospechosos de tener una infección., Los cultivos de orina y las pruebas de sensibilidad generalmente se consideran innecesarios en la cistitis aguda sin complicaciones a menos que el paciente experimente un fracaso del tratamiento o una infección recurrente; en estos pacientes, se realiza comúnmente un análisis de orina.,4,7 los componentes de un análisis de orina incluyen recuento de bacterias y tinción de Gram; piuria (con recuentos de >10 leucocitos por mm3 lo que sugiere infección); la prueba de tira reactiva de esterasa leucocitaria (una prueba de detección rápida de piuria ya que la esterasa leucocitaria se encuentra en los neutrófilos y su presencia indica glóbulos blancos); y la prueba de nitrito (que detecta una enzima que se encuentra en las bacterias que reducen el nitrato).7
además de las situaciones anteriormente mencionadas, se recomiendan urocultivos y pruebas de susceptibilidad para pacientes con sospecha de pielonefritis.,2,7 la presencia de> 105 unidades formadoras de colonias de bacterias por mL de orina es sugestiva de infección, y el laboratorio de Microbiología analizará la susceptibilidad antimicrobiana de los patógenos.7
etiología
la etiología microbiana más común de la cistitis aguda no complicada es Escherichia coli, que causa del 80% al 85% de los casos.4,5 el segundo patógeno más común es Staphylococcus saprophyticus, que es responsable de aproximadamente el 5% al 15% de los casos., Otras etiologías microbianas menos comunes de la cistitis aguda incluyen Klebsiella pneumoniae, Proteus mirabilis y Streptococcus agalactiae.4,5 estos organismos también pueden causar pielonefritis no complicada, mientras que los casos complicados en pacientes hospitalizados pueden ser causados por organismos adicionales como Enterobacter species (spp), Pseudomonas aeruginosa, Enterococcus spp o Staphylococcus spp.1
abordaje del tratamiento
los autores de las guías actualizadas señalan varios cambios desde que las guías fueron publicadas previamente en 1999.,2 la primera es que ha habido un aumento en la resistencia antimicrobiana de los patógenos urinarios. También ha habido una mayor comprensión de la importancia de minimizar el «daño colateral», que se ha asociado más comúnmente con el uso de cefalosporinas de tercera generación y las fluoroquinolonas. El «daño colateral» se ha definido como los efectos adversos ecológicos de la terapia antimicrobiana en términos de selección de organismos resistentes a los medicamentos, efectos no deseados (como la infección por Clostridium difficile) o el desarrollo de colonización o infección con organismos resistentes a los medicamentos.,8 Por último, se han realizado estudios clínicos adicionales con diversos agentes antimicrobianos y duraciones de la terapia desde la publicación de las guías anteriores. Estos factores se tuvieron en cuenta en las recomendaciones actualizadas.2
los factores adicionales que el médico debe tener en cuenta al decidir el régimen antimicrobiano más apropiado para un paciente con UNATI incluyen la disponibilidad del medicamento, la capacidad del paciente para tolerar los medicamentos orales, los antecedentes de alergia del paciente y los patrones locales de resistencia a los antimicrobianos.,2
tratamiento de la cistitis aguda sin complicaciones
las directrices actualizadas recomiendan nitrofurantoína, trimetoprim-sulfametoxazol (tmp-SMZ) o fosfomicina como tratamiento de primera línea para la cistitis aguda sin complicaciones.2 la pauta posológica recomendada, la duración del tratamiento y las consideraciones terapéuticas para cada agente se incluyen en la tabla 1. Si el médico no está seguro de si el diagnóstico de un paciente es cistitis o pielonefritis, se debe evitar la nitrofurantoína y la fosfomicina porque no se alcanzan niveles adecuados de fármacos en los tejidos renales con estos agentes.,2

Si no se puede utilizar uno de los agentes de primera línea, se puede considerar una fluoroquinolona o un agente B-lactámico (tabla 1).2,9 – 11 aunque las fluoroquinolonas son altamente eficaces, las directrices consideran esta clase de agentes como alternativas con el fin de preservar su uso para otras indicaciones. Ha habido una prevalencia creciente de resistencia de uropatógenos y otros microorganismos a las fluoroquinolonas, potencialmente causando infecciones en otros sitios del cuerpo que son más difíciles de tratar., Si se utiliza un agente de esta clase para tratar a un paciente de cistitis en un área geográfica de alta resistencia, se justifica un seguimiento estrecho.2
aunque hay varias opciones de B-lactámicos disponibles para el tratamiento de la cistitis no complicada, la mayoría de los estudios han demostrado tasas inferiores de curación con B-lactámicos en comparación con las fluoroquinolonas. Se cree que estas tasas más bajas de curación son el resultado de tasas más bajas de erradicación de uropatógenos vaginales, por lo que el reservorio vaginal sigue siendo una fuente potencial de infección continua., Un estudio aleatorizado, ciego simple mostró que un régimen de 3 días de amoxicilina-clavulanato era menos efectivo que un curso de 3 días de ciprofloxacina para el tratamiento de la cistitis sin complicaciones en mujeres, incluso cuando la fuente de infección era una cepa susceptible de bacterias.,12 aunque cefdinir se recomienda como una opción en las directrices basadas en los resultados de un estudio que encontró tasas de curación clínica y microbiológica comparables con cefdinir 100 mg dos veces al día en comparación con cefaclor 250 mg tres veces al día durante 5 días,11 cefdinir no está aprobado por la FDA para esta indicación y actualmente está disponible en una forma de dosificación de cápsulas de 300 mg.,9
finalmente, en un estudio multicéntrico aleatorizado, se encontró que la cefpodoxima 100 mg dos veces al día durante 3 días es comparable en seguridad y eficacia a un curso de terapia de 3 días con un comprimido de doble fuerza de TMP-SMZ13; sin embargo, es importante señalar que la recomendación actual es usar cefpodoxima para un curso de terapia de 7 días si se usa.9 en general, las guías recomiendan evitar los B-lactámicos como terapia empírica para la cistitis no complicada, a menos que ninguno de los agentes recomendados de primera línea sea apropiado para su uso.,2
Es importante que el clínico tenga en cuenta que las guías recomiendan evitar la monoterapia con ampicilina o amoxicilina debido a la creciente prevalencia de resistencia a estos agentes, lo que resulta en una menor eficacia.2 Si estos fármacos se utilizan para el tratamiento, se debe seguir de cerca al paciente para evaluar la respuesta al tratamiento.,
monitorización de la respuesta al tratamiento
en los pacientes con una infección urinaria sin complicaciones cuyos síntomas no responden al tratamiento o reaparecen después de un ciclo de tratamiento, se puede obtener un cultivo de orina para identificar el(los) patógeno (s) infeccioso (s) y ayudar al médico a seleccionar el agente antimicrobiano más adecuado.2
aproximadamente el 20% de los episodios recurrentes de UNATI son una recaída, definida como UNATI que ocurre dentro de las 2 semanas de un episodio previo que representa la persistencia de la infección por el mismo microorganismo.,1 para los pacientes que recaen después de un tratamiento de corta duración, se recomienda tratar con un agente diferente durante un tratamiento de 2 semanas de duración. El ochenta por ciento de los episodios recurrentes de UNATI se consideran reinfecciones, definidas como UNATI que ocurre >2 semanas después de completar el tratamiento para UNATI previa; las reinfecciones generalmente representan infección por un microorganismo diferente. Si el paciente tiene menos de tres infecciones por año, cada episodio debe tratarse como una infección que ocurre por separado, generalmente con un ciclo corto de terapia antibiótica., Si el paciente tiene tres o más infecciones por año, es importante evaluar si hay un factor de riesgo identificado, como la actividad sexual. Si es así, se debe aconsejar al paciente que anule la relación sexual y se le puede prescribir que tome una dosis única de TMP-SMZ después de cada ocasión de relación sexual. Si no se identifica un episodio precipitante, el paciente debe ser tratado para cada episodio, seguido de tratamiento profiláctico diario (con la mitad de un comprimido de concentración única de TMP-SMZ, trimetoprim 100 mg o nitrofurantoína 50 mg a 100 mg).,1
tratamiento de la pielonefritis
se recomienda obtener un urocultivo e informe de sensibilidad en todos los pacientes con sospecha de pielonefritis.2 además, se recomienda obtener hemocultivos en pacientes hospitalizados. Una vez que los resultados de laboratorio regresan, el tratamiento antimicrobiano se puede dirigir hacia el(los) patógeno (s) infeccioso (s).2
Hay varias opciones de tratamiento para los pacientes que no están hospitalizados.,2 el primero es un régimen basado en fluoroquinolonas, que solo se recomienda para su uso si la prevalencia de resistencia a las fluoroquinolonas es <10%. Los regímenes recomendados incluyen ciprofloxacina oral 500 mg dos veces al día durante 7 días, ciprofloxacina 1.000 mg de liberación prolongada al día durante 7 días o levofloxacina 750 mg al día durante 5 días. Estos regímenes pueden ir precedidos por una dosis inicial única de una fluoroquinolona, ceftriaxona o una dosis consolidada de 24 horas de un aminoglucósido.,
otra opción de tratamiento para la pielonefritis no complicada en pacientes que no están hospitalizados es tmp-SMZ oral 160 mg/800 mg (1 comprimido de doble concentración) dos veces al día durante 14 días; sin embargo, este agente solo debe usarse si se sabe que el patógeno infectado es susceptible. Se recomienda administrar una dosis inicial IV de ceftriaxona o un aminoglucósido si los resultados de sensibilidad no se conocen inicialmente. Por último, se considera que los B-lactámicos orales son menos eficaces que otros agentes para el tratamiento de la pielonefritis., Si se utiliza, se recomienda una dosis inicial de una sola vez IV de ceftriaxona o un aminoglucósido, seguido de un curso de 10 a 14 días de terapia con un agente B-lactámico.2
para los pacientes hospitalizados, el régimen de tratamiento antimicrobiano inicial debe administrarse por vía IV.1,2 se pueden utilizar varios regímenes, con la elección de los agentes en función de los patrones locales de resistencia., Las opciones recomendadas para los regímenes antimicrobianos empíricos incluyen una fluoroquinolona; un aminoglucósido, con ampicilina o sin esta; una cefalosporina de espectro extendido; una penicilina de espectro extendido; o uno de los carbapenems. Una vez que los resultados del cultivo y la sensibilidad estén disponibles, la terapia se debe dirigir hacia el(los) patógeno (s) infeccioso (s). Después de la mejoría clínica, Los pacientes pueden pasar a un agente oral o régimen que tiene actividad contra el patógeno infeccioso(s).,1,2
parámetros de monitoreo antimicrobiano e interacciones medicamentosas
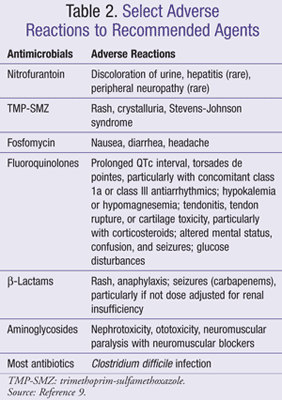
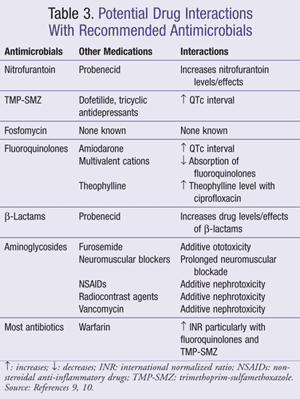
es importante que el médico esté al tanto de los parámetros de monitoreo apropiados y las interacciones medicamentosas basadas en la recomendación para un agente o régimen antimicrobiano en particular. Las reacciones adversas comunes a medicamentos específicos o clases de medicamentos cubiertos en este artículo se enumeran en la tabla 2 y las interacciones entre antimicrobianos y Medicamentos de uso común se incluyen en la Tabla 3.,
conclusión
Los farmacéuticos deben participar activamente con otros médicos para seleccionar el agente o régimen antimicrobiano más adecuado para el tratamiento de la cistitis aguda no complicada y la pielonefritis en mujeres. Los farmacéuticos están en una posición clave para dosificar adecuadamente los regímenes antimicrobianos y controlar las reacciones adversas y las interacciones medicamentosas. También desempeñan un papel importante en la educación de los proveedores de atención médica y los pacientes sobre el uso adecuado de antimicrobianos para limitar la propagación de la resistencia a los antimicrobianos., Los farmacéuticos deben trabajar con los pacientes y otros proveedores de atención médica para garantizar el tratamiento adecuado de estas infecciones.
1. Coyle e, Prince R. infecciones del tracto urinario y prostatitis. In: DiPiro JT, Talbert RL, Yee GC, et al, eds. Farmacoterapia: Un Enfoque Fisiopatológico. 7th ed. New York, NY: McGraw Hill; 2008.
2. Gupta K, Hooton T, Naber K, et al., International clinical practice guidelines for the treatment of acute uncomplicated cistitis and pielonefritis in women: a 2010 update by the Infectious Diseases Society of America and the European Society for Microbiology and Infectious Diseases. Clin Infect Dis.3. Barbosa-Cesnik C, Brown M, Buxton M, et al. El jugo de arándano no puede prevenir la infección recurrente del tracto urinario: resultados de un ensayo aleatorizado controlado con placebo. Clin Infect Dis. 2011;52:23-30.
4. Guay D. Contemporary management of uncomplicated urinary tract infections. Droga.
5. Hooton T, Besser R, Foxman B, et al., Cistitis aguda sin complicaciones en una era de aumento de la resistencia a los antibióticos: un enfoque propuesto para la terapia empírica. Clin Infect Dis. 2004;39:75-80.
6. Nazarko L. infección del tracto urinario: diagnóstico, tratamiento y prevención. Br J Nurs. 2009;18:1170-1174.
7. Wilson M, Gaido L. diagnóstico de laboratorio de infecciones del tracto urinario en pacientes adultos. Clin Infect Dis.
8. Paterson D. «daño colateral» de la terapia antibiótica de cefalosporina o quinolona. Clin Infect Dis.
9. Lexi-Comp En Línea . Hudson, OH: Lexi-Comp, Inc; 2011.www.lexi.com. Consultado el 4 de abril de 2011.10., Micromedex Healthcare Series . Greenwood Village, CO: Thomson Healthcare; 2011.www.thomsonhc.com/micromedex2/ 2011;52:e103-e120. 2008;68:1169-1205. 2004;38:1150-1158. 2004;38(suppl 4):S341-S345.librarian. Accessed April 4, 2011.
11. Leigh A, Nemeth M, Keyserling C, et al. Cefdinir versus cefaclor in the treatment of uncomplicated urinary tract infection. Clin Ther. 2000;22:818-825.
12. Hooton T, Scholes D, Gupta K, et al. Amoxicillin-clavulanate vs. ciprofloxacin for the treatment of uncomplicated cystitis in women: a randomized trial. JAMA. 2005;293:949-955.
13., Kavatha D, Giamarellou H, Alexiou Z, et al. Cefpodoxime-proxetil versus trimethoprim-sulfamethoxazole for short-term therapy of uncomplicated acute cystitis in women. Antimicrob Agents Chemother. 2003;47:897-900.